Лапароскопическая пластика гидронефроза
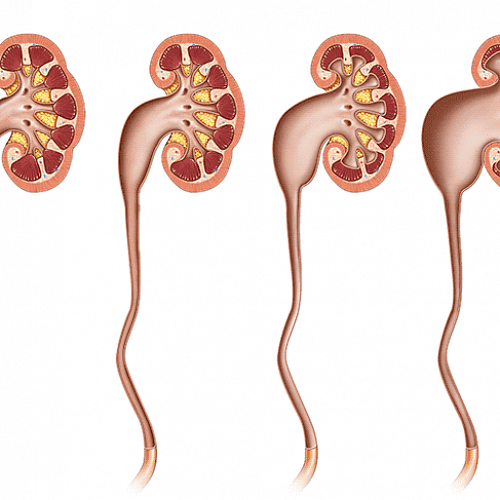
Что такое гидронефроз?
Гидронефроз, или гидронефротическая трансформация (hydronephrosis от греч. hydor-вода, nephros-почка) – заболевание, вызываемое нарушением оттока мочи из почки, характеризующееся расширением чашечно-лоханочной системы органа с последующей его атрофией.
Что такое лоханочно-мочеточниковый сегмент?
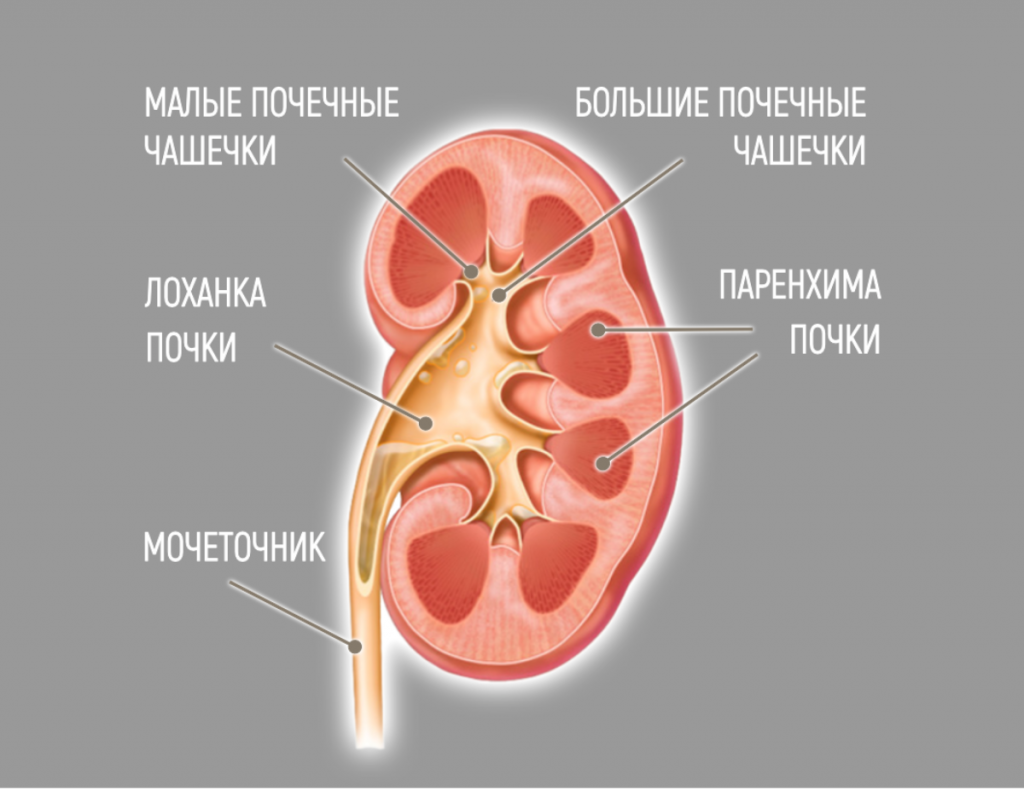
Лоханочно-мочеточниковый сегмент (ЛМС) – это область, где лоханка почки (место, где собирается моча, оттекающая из чашечек) соединяется с мочеточником.
В чём причина гидронефроза?
Примерно у двух из трех пациентов с гидронефрозом нарушение проходимости в зоне лоханочно-мочеточникового сегмента вызывается врожденным сужением в мочеточнике, а еще у трети пациентов - изгибом мочеточника над добавочным (аномальным) сосудом, питающим нижний полюс почки. Постоянное соприкосновение сосуда с мочеточником вследствие их пульсации приводит к образованию рубцовой ткани в лоханочно-мочеточниковом сегменте, которая, сужая его просвет, приводит к обструкции и гидронефрозу.
Как проявляется гидронефроз?
Трудно выделить какие-то специфические жалобы. Возможно чувство тяжести (тупой боли) в поясничной области, примесь крови в мочи (макрогематурия), повышение артериального давления, периодические необъяснимые подъемы температуры, общая слабость. Хотя часто жалоб нет вовсе.
Гидронефроз зачастую выявляется при обследовании по поводу иных проблем. Чаще он обнаруживается в возрасте 18-30 лет (хотя встречается, конечно, и у детей – но тогда его корректируют в раннем детстве, и у стариков – но тогда обычно имеет иное происхождение, например, являясь следствием опухоли простаты или мочевого пузыря).
Чем опасен гидронефроз?
При хроническом нарушении оттока мочи почка рано или поздно атрофируется (погибает). Помимо этого возникает целый ряд неприятных сопутствующих проблем. Страдающая почка в повышенном количестве выделяет вещества, приводящие к повышению артериального давления (нефрогенная артериальная гипертензия). Особенность этой гипертензии в том, что она крайне плохо поддается терапии и с высокой степенью вероятности приводит к «сосудистым катастрофам», таким как инсульт. Кроме того, изменённая почка может инфицироваться и привести к серьезным осложнениям, вплоть до бактериального шока.
Как вылечить гидронефроз?
Только оперативным путём. Надёжнее всего – и аккуратнее всего! – лапароскопическая пластика гидронефроза. В случае ранней диагностики заболевания, когда паренхима почки ещё не начала атрофироваться, после операции возможно полное восстановление функции почки; в более поздних стадиях функция почки восстанавливается не полностью, но почка остаётся жизнеспособной и рабочей.
Как выполняется лапароскопическая пластика гидронефроза?
Операция проводится под интубационным наркозом (происходит погружение в сон на время всей операции). Доступ к почке и мочеточнику осуществляется при помощи 3 маленьких отверстий около 0,5-1 см. на передней брюшной стенке. Пациента укладывают в положение на боку, противоположном стороне поражения.
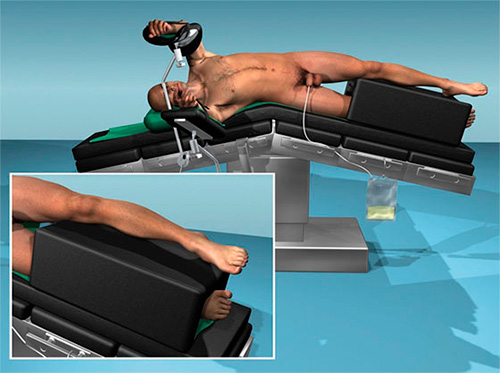
Создается пневмоперитонеум (брюшная полость заполняется углекислым газом) через 1-сантиметровый прокол в околопупочной области.
Первым в брюшную полость вводится лапароскоп (камера), а затем уже инструменты под контролем лапароскопа, для того чтобы не травмировать соседние органы. Всего будет введено 3-4 инструмента, включая лапароскоп.
Далее выделяется почка, ее лоханка и мочеточник. После этого производится пластика одним из методов. При выполнении пластики по Андерсену-Хайнсу (наиболее распространенная операция) иссекают зону сужения мочеточника, затем накладывается анастомоз между лоханкой и мочеточником (т.е. они сшиваются).
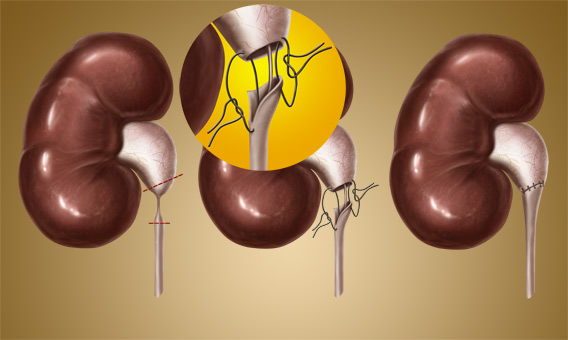
Непосредственно перед накладыванием анастомоза в мочеточник вводят стент (гибкую тонкую трубку, располагающуюся одним концом в лоханке почки, другим – в мочевом пузыре), который удаляется под местной анестезией при цистоскопии через 6 недель после операции. Операцию заканчивают дренированием зоны анастомоза, удаляются инструменты и зашивается кожа. Швы накладываются внутрикожные, не требующие снятия.
Послеоперационный период
После завершения операции пациент находится под наблюдением врача анестезиолога-реаниматолога до полного пробуждения, затем переводится в палату. И страховой дренаж, и уретральный катетер обычно удаляются на следующий день. В клинике обыкновенно требуется провести сутки-двое.
Как вести себя в послеоперационном периоде?
Пить, есть и ходить разрешают вечером того же дня. После операции, как и до нее, пациенту назначается антибиотик широкого спектра действия – во избежание инфекционных осложнений.
Чаще всего в послеоперационном периоде возникают жалобы на:
- боли в области послеоперационной раны – большинство пациентов ощущают незначительные боли, которые, зачастую, не требуют медикаментозного обезболивания, что отличает их от болей при открытых операциях, когда требуется значительная анальгетическая терапия;
- тошноту – чаще всего является следствием введения различных препаратов, необходимых для анестезии;
- наличие уретрального катетера – он необходим для контроля цвета и количества мочи, убирается уже на следующий день после операции.
В первые 2 месяца после операции рекомендуется не подвергаться тяжелым физическим нагрузкам (имеется в виду, что обычные физические нагрузки допустимы: можно заниматься любовью, плавать, кататься на лошади и самокате… нежелательны только сверх-наргузки, вроде подготовки к мистер-Олимпия или работ на тёщиной даче).
После операции ваш доктор назначит вам даты консультаций: для удаления мочеточникового стента, проведения ультразвукового исследования, или компьютерной томографии, или нефросцинтиграфии, по результатам которых будет контролироваться эффективность лечения.
Записаться на консультацию по поводу гидронефроза и лапароскопической пластики гидронефроза можно по телефону, указанному на нашем сайте.Для проведения курсового лечения, курса реабилитации для иногородних пациентов у нас предусмотрено недорогое проживание в апартаментах. Для проведения хирургических операций мы предлагаем размещение в круглосуточном стационаре.