Заболевания печени и желчевыводящих путей
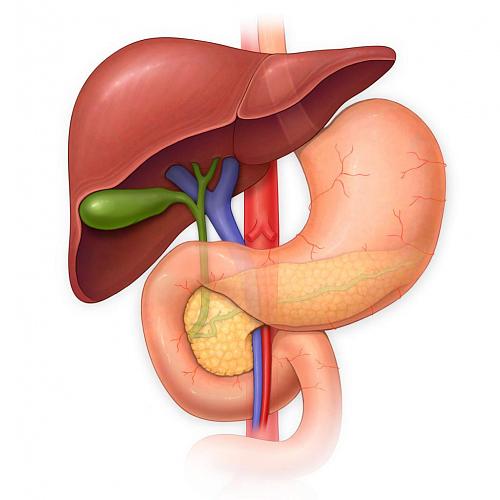
Заболевания печени и желчевыводящих путей
Гепатит – это общее название группы воспалительных заболеваний печени различной этиологии.
Характерным проявлением болезни является желтуха (окрашивание кожи и слизистых оболочек в желтый цвет за счет поступления в кровеносное русло билирубина), однако, часто встречаются и безжелтушные формы. В анализах крови выявляется повышение уровня печеночных трансаминаз – АЛТ и АСТ.
Причины заболевания могут быть различными:
- вирусы (А, В, С, D, E, F, G)
- гепатотоксичные лекарственные вещества (лекарственный гепатит)
- аутоиммунные реакции (аутоиммунный гепатит)
- прием алкоголя (алкогольный гепатит)
- воздействие различных токсичных веществ
- воздействие радиации и т. д.
Симптомы гепатита часто неспецифичны: общая слабость, повышенная утомляемость, снижение работоспособности, возможны внепеченочные проявления (высыпания на коже, боли в суставах и т.д.), диспепсические проявления, дискомфорт в правом подреберье (сильных болей, как правило, не бывает).
Для диагностики заболевания необходимо сделать общий и биохимический анализ крови, УЗИ органов брюшной полости. Если причина гепатита неизвестна, проводится дополнительное обследование, направленное на поиск причины воспаления: анализ крови на аутоантитела (AMA, ANA и др.), вирусные гепатиты, определение уровня меди в крови, в неясных случаях - биопсия печени. Прижизненное морфологическое исследование печени позволяет уточнить степень активности и стадию процесса при хроническом гепатите, подтвердить или выявить нарушения архитектоники печени, выявить клинически значимые изменения в печеночной ткани, выявить и верифицировать проявления лекарственного гепатита, а также редко встречающиеся формы поражения печени.
Более точный перечень необходимых обследования сможет определить только врач на очной консультации.
Лечение гепатита зависит от причины, его вызвавшей, и должно проводится под наблюдением врача.
Желчнокаменная болезнь (ЖКБ) - это заболевание, при котором в полости желчного пузыря или в желчевыводящих протоках образуются конкременты (камни). Камни образуются в результате осаждения желчных пигментов, холестерина, некоторых типов белков, солей кальция, инфицирования желчи, ее застоя, нарушения липидного обмена.
Причины возникновения желчнокаменной болезни.
К основным факторам риска развития желчнокаменной болезни относятся:
- пожилой и старческий возраст,
- женский пол,
- прием лекарственных препаратов, влияющих на обмен холестерина и билирубина,
- наследственность,
- нарушения питания (избыточная масса тела, резкое снижение веса, длительное голодание),
- беременность,
- заболевания, связанные с обменом веществ (сахарный диабет, метаболический синдром).
Симптомы
У пациентов с желчнокаменной болезнью возникают болезненные приступы, чаще всего – после приема пищи, насыщенной жиром. Это может быть однократный приступ или множественные.
Приступы могут проявляться в виде:
- Резкой, выраженной боли в верхней части живота. Боль может возникать и исчезать, либо же быть постоянной.
- Тупой боли в правом подреберье.
- Боли в спине или в правой лопатке.
- Тошноты, боли в желудке, изжоги или рвоты.
- Снижении или потери аппетита.
Диагностика
Лабораторная диагностика ЖКБ включает в себя общий анализ крови, на основание которого можно определить наличие признаков неспецифического воспаления – лейкоцитоз и умеренное повышение СОЭ. Биохимический анализ крови позволяет выявить гиперхолестеринемию и гипербилирубинемию, повышение активности печеночных ферментов.
УЗИ брюшной полости является наиболее информативным методом, позволяющим определить наличие или отсутствие конкрементов в желчном пузыре. Также позволяет оценить стенку желчного пузыря, и определить характер заболевания: острый или хронический.
В более тяжелых случаях может понадобиться МРТ или КТ желчевыводящих путей.
При подозрение на наличие конкрементов в желчных протоках показано проведение ЭРХПГ (эндоскопическая ретроградная холангиопанкреатография).
Осложнения желчнокаменной болезни.
При несвоевременном обращение к врачу и неправильном лечении может возникнуть ряд осложнений:
Воспаление стенки желчного пузыря (острый холецистит), ее разрушение на фоне воспаления, развитие желчного перитонита.
Смещение конкрементов (камней) из полости желчного пузыря в просвет желчных протоков, их обтурация (закупорка), развитие механической желтухи, вследствие нарушения оттока желчи.
Билиарный панкреатит (воспаление поджелудочной железы на фоне нарушения функции желчевывоящей системы).
Развитие билиарных свищей (на фоне воспаления стенки желчного пузыря формируется соустье (соединение) между стенкой желчного пузыря и стенкой полого органа (чаще всего двенадцатиперстная кишка).
Развитие холангита (воспаление желчных протоков).
Тактика лечения определяется врачом на очной консультации.
Неалкогольная жировая болезнь (НАЖБ) представляет собой диффузное поражение печени, развивающееся вследствие патологического накопления липидов в гепатоцитах, и является одним из самых распространенных заболевания в гепатологии.
НАЖБ включает:
- Стеатоз (жировая дистрофия печени) – накопление липидов в гепатоцитах
- Стеатогепатит – характеризуется развитием воспаления печени
- Фиброз
- Цирроз
О неалкогольной жировой болезни печени можно говорить в случае, если характерные изменения выявляются у пациента, не употребляющего алкоголь в гепатотоксичных дозах (менее 40 г этанола в сутки для мужчин и 20 г для женщин).
Фактором риска развития НАЖБ являются избыточный вес и наличие сахарного диабета или нарушения толерантности к глюкозе (у 90% больных сахарным диабетом выявляется стеатоз печени).
Клинических проявлений заболевания может не быть вплоть до развития цирроза печени, поэтому так важно проходить регулярное обследование для своевременной диагностики НАЖБ печени.
Наследственные гипербилирубинемии – группа состояний, обусловленных врожденными нарушениями обмена билирубина (продукта естественного распада гемоглобина) и характеризующихся желтухой различной интенсивности.
Синдром Жильбера (СЖ) – это наследственное заболевание, связанное с нарушением захвата и соединением билирубина в гепатоцитах.
Благодаря фильтрующей функции печени, которая присутствует у любого здорового человека, происходит синтез желчи, необходимой для расщепления белков, жиров, углеводов, нейтрализация и выведение токсичных веществ.
У пациентов с СЖ печень не способна в полной мере перерабатывать и выводить из организма токсичный желчный пигмент – билирубин.
Это связано со сниженной активностью специфического фермента: уридиндифосфат (УДФ).
Симптомы:
- Желтуха с периодическим ухудшением на фоне физического напряжения, погрешностей в диете, психических стрессов, голодания
- Повышение в биохимическом анализе крови общего биллирубина за счёт непрямой фракции
- Тошнота, горечь во рту, вздутие живота
- Подавленное настроение, утомляемость, плохой сон
Почему возникает Синдром Жильбера?
Данное состояние обусловлено мутацией в гене UGT1A1, который кодирует фермент УДФ-глюкуронилтрансферазу. В результате нарушения фермента свободный билирубин накапливается в крови и приводит к окрашиванию склер, слизистых оболочек и кожных покровов в желтый цвет.
Чаще это заболевание диагностируется у мужчин и впервые проявляется в подростковом и юношеском возрасте, так как происходит изменение метаболизма билирубина под влиянием половых гормонов.
При проведении биохимического анализа наблюдается изолированное повышение билирубина (От 8,5 до 20,5 мкмоль/л) за счет его непрямой фракции.
Билирубин является продуктом естественного распада гемоглобина, в процессе обновления эритроцитов крови. Для выведения его из организма требуется фермент уридиндифосфат-глукуронилтрансфераза А1 (УДФГТ), его активность регулирует участок гена (промоторная область) находящегося на 2-й паре хромосом (2q37). При увеличении образования билирубина организмом в норме данный участок стимулирует выработку фермента УДФГТ, и билирубин выводится из организма. У части людей в этой зоне есть наследственная мутация в участке так называемых ТА повторов, вместо 6 их 7. В такой ситуации усиления выработки фермента УДФГТ в ответ на повышение образования организмом билирубина не происходит, и он задерживается, что мы и видим по биохимическим показателям крови.
На сегодняшний день для уточнения диагноза можно провести молекулярно-генетическое исследование данного участка с помощью полимеразной цепной реакции.
Для записи на прием к гастроэнтерологу звоните: 21-00-00 или 28-12-12.
Будьте здоровы!
Для проведения курсового лечения, курса реабилитации для иногородних пациентов у нас предусмотрено недорогое проживание в апартаментах. Для проведения хирургических операций мы предлагаем размещение в круглосуточном стационаре.